مراقبت از بدن در برابر انواع هپاتیت .
بیماری هپاتیت را چگونه می توانیم درمان کنیم این عارضه با چه راه و روش هایی قابل کنترل خواهد بود روش های پیشگیرانه برای انواع هپاتیت را در ادامه مطلب برایتان خواهیم گفت مراقب این بیماری مهلک باشید
به مناسبت روز جهانی مبارزه با هپاتیت، سازمان جهانی بهداشت از مسئولان سیاسی، دست اندرکاران حوزه بهداشت و مردم درخواست کرده است: «هپاتیت را بشناسند و از همین امروز اقدام کنند.» این سازمان 28 جولای (7 مرداد) را روز جهانی مبارزه با هپاتیت اعلام کرده است و همه ساله با تعیین شعار و انجام اقداماتی برای شناساندن هر چه بیشتر این بیماری به عموم مردم و گسترش دسترسی به خدمات تشخیصی و درمانی آن تلاش می کند. استراتژی جدید سازمان جهانی بهداشت دربرگیرنده نخستین اهداف جهانی تعیین شده برای مبارزه با هپاتیت ویروسی است. این استراتژی کاهش 30 درصدی موارد جدید ابتلا به هپاتیت B و C و کاهش 10 درصدی مرگ و میر ناشی از آن را تا سال 2020 شامل می شود.
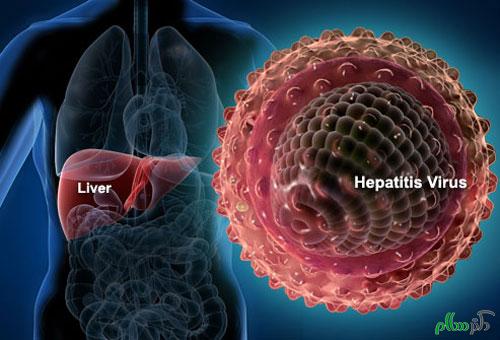
هپاتیت التهابی در کبد است که در اکثر موارد به دلیل آلوده شدن به یک ویروس بروز می کند اما در برخی موارد مصرف الکل یا مسمومیت ناشی از مصرف برخی داروها یا تماس با محصولات شیمیایی نیز زمینه ابتلا به این بیماری را فراهم می کنند.
علائم هپاتیت در افراد مختلف متفاوت است و به علت آن بستگی دارد. برخی از انواع هپاتیت به تخریب بخشی از کبد منجر می شوند. اکثر هپاتیت ها به خودی خود فروکش می کنند، اما گاهی بیماری به مدت چندین ماه ادامه می یابد و اگر این مدت به بیش از 6 ماه برسد، بیماری در رده بیماری های مزمن قرار می گیرد.
کبد، عضوی حیاتی
کبد یکی از بزرگ ترین اندام های داخلی بدن است. وزن این عضو که در قسمت راست زیر قفسه سینه قرار دارد در افراد بزرگسال به 1 تا 1.5 کیلوگرم می رسد. وظیفه کبد تبدیل و ذخیره سازی بخشی از مواد مغذی رسیده از روده هاست که در مواقع لازم به مصرف بدن می رسد. این اندام حیاتی همچنین به ثابت نگه داشتن قند خون کمک می کند. ترکیبات سمی موجود در الکل، مواد مخدر و برخی داروها نیز از کبد عبور می کنند، در آنجا تجزیه شده و به کمک صفرا مجددا به روده فرستاده می شوند یا به خون برگشت داده شده و از طریق کلیه ها با ادرار دفع می شوند.
انواع هپاتیت
هپاتیت ها به دو گروه عمده هپاتیت های ویروسی و هپاتیت های غیرویروسی تقسیم می شوند. نوع اول که منشأ ویروسی دارد، گونه های مختلفی را شامل می شود. در کشورهای توسعه یافته گونه های ویروسی A، B و C موجب ابتلا به حدود 90 درصد موارد هپاتیت حاد می شوند. ویروس های هپاتیت D، E و G نیز باعث بروز هپاتیت می شوند. نوع غیرویروسی اساسا به دلیل قرار گرفتن کبد در معرض جذب ترکیبات سمی از طریق مصرف الکل، ترکیبات شیمیایی و غیره بروز می کند. هپاتیت غیرویروسی همچنین می تواند نتیجه بیماری های کبدی مانند کبد چرب و هپاتیت خود ایمنی باشد.
هپاتیت در جهان
در کشور کانادا هپاتیت C شایع ترین نوع هپاتیت است که سالانه از 100 هزار نفر 45 نفر را مبتلا می کند. از همین جمعیت حدود سه نفر به هپاتیت B و 1.5 نفر به هپاتیت A مبتلا می شوند. هپاتیت A در آفریقا و برخی از کشورهای آمریکای جنوبی و آسیایی رواج دارد. البته همین مسئله درباره هپاتیت B نیز صدق می کند. در اکثر کشورهای آفریقای جنوبی و آسیایی 8 تا 10 درصد جمعیت حامل ویروس هپاتیت B هستند و این بیماری یکی از عوامل اصلی مرگ و میر بزرگسالان (به دلیل ابتلا به سرطان کبد و سیروز کبدی) تلقی می شود. در آفریقا بیش از 5 درصد جمعیت به این بیماری مبتلا هستند.
عوارض ناشی از هپاتیت
همان طور که پیش تر گفته شد هپاتیت تشخیص داده نشده یا درمان نشده باعث ایجاد عوارضی جدی مانند هپاتیت مزمن، سیروز و سرطان کبد می شود. در 75 درصد موارد اگر هپاتیت B و C بعد از 6 ماه درمان نشوند، مزمن خواهند شد. 20 تا 25 درصد موارد هپاتیت مزمن که به طور کامل تحت درمان قرار نمی گیرند، تبدیل به سیروز شده و در نهایت به سرطان کبد منجر می شوند.
علائم هپاتیت
در برخی افراد حتی بعد از ابتلا به ویروس نیز علائمی بروز نمی کند، به خصوص در 60 درصد موارد مربوط به هپاتیت B و C و در کودکان. اما به طور کلی از علائم شایع آن می توان به تب یا تعریق در پایان روز، بی اشتهایی و لاغری، خستگی، دردهای مفصلی، دل درد در ناحیه راست شکم، حالت تهوع، اسهال، ادرار تیره رنگ (به رنگ چای) و زردی پوست و سفیدی چشم ها اشاره کرد.
چه افرادی بیشتر در معرض خطر هستند؟
افرادی که مشاغل مربوط به بهداشت و سلامت داشته و به طور مرتب با خون، سوزن، اشیای برنده و مشتقات خون (که می تواند آلوده باشد) سر و کار دارند، بیشتر در معرض ابتلا به هپاتیت هستند. همچنین خطر ابتلا به هپاتیت در افرادی که با مواد غذایی یا مایعات مشکوک به آلودگی با ویروس هپاتیت A در تماس اند بیشتر است. افرادی که تحت درمان همودیالیز قرار دارند، نوزادان متولد شده از مادر آلوده به هپاتیت B یا C و مبتلایان به بیماری های کبدی نیز از قربانیان اصلی این بیماری محسوب می شوند. خالکوبی، پیرسینگ یا سوراخ کردن بدن نیز زمینه ابتلا به هپاتیت B و C را فراهم می کند. علاوه بر این افرادی که با سوزن های به دقت استریل نشده طب سوزنی انجام می دهند نیز در معرض این بیماری قرار می گیرند.
هپاتیت A؛ کم خطرترین
هپاتیت A کم خطرترین نوع هپاتیت ویروسی است و بدن معمولا در عرض چند هفته با آن مقابله می کند. ویروس هپاتیت A از ط ریق مصرف آب یا مواد غذایی آلوده منتقل می شود. این ویروس در مدفوع فرد مبتلا وجود دارد و ممکن است غذا، آب یا دستان فرد دیگری را آلوده کند. مواد غذایی خام یا خوب پخته نشده و صدف های خوراکی پرورش یافته در آب های آلوده به فاضلاب نیز از عوامل انتقال بیماری هستند.
خطر ابتلا به این بیماری در کشورهایی که از نظر بهداشتی در شرایط نامطلوبی قرار دارند بالاست و کودکان بیشترین قربانیان این ویروس محسوب می شوند. مناطقی که بیشتر با این هپاتیت درگیر هستند عبارتند از مکزیک، آمریکای مرکزی، آمریکای جنوبی، اکثر مناطق حوزه کارائیب، کشورهای آسیایی (به غیر از ژاپن)، اروپای شرقی، خاورمیانه، آفریقا و برخی از مناطق روستایی و دور افتاده آمریکای شمالی. خوشبختانه واکشن ویروس هپاتیت A راهی برای پیشگیری از ابتلا محسوب می شود.
روش های پیشگیری از هپاتیت A
اگر قصد مسافرت به مناطقی را دارید که هپاتیت A در آن شیوع دارد، حتما 2 تا 3 ماه قبل از عزیمت با پزشک مشورت کنید تا اطلاعات کافی را در اختیارتان قرار دهد. در سفر حتی برای مسواک زدن نیز از آب معدنی استفاده کنید و داخل نوشیدنی تان یخ نیندازید. آب شیر را قبل از مصرف به مدت پنج دقیقه بجوشانید تا استرلیزه شود. از مصرف صدف های خوراکی و مواد غذایی خام حتی اگر به خوبی شسته شده باشد بپرهیزید. اگر بدن تان زخمی شد از شست و شوی آن با آب شیر خودداری کرده و از مواد ضدعفونی کننده استفاده کنید.
از روابط جنسی پر خطر دور باشید و از روش های محافظتی مناسب استفاده کنید. واکسیناسیون یکی از روش های مناسب برای پیشگیری و مقابله با این هپاتیت است. واکسن هپاتیت A، چهار هفته بعد از تزریق ایجاد ایمنی می کند و بیش از 95 درصد موثر است. اگر خودتان به این ویروس آلوده شده اید یا با فرد آلوده ای زندگی می کنید حتما دست های تان را بعد از رفتن به دستشویی به دقت شستشو دهید و از دستمالی کردن مواد غذایی و خوردن آنها قبل از شستشوی کامل دست ها خودداری کنید.
پیشگیری از هپاتیت B و C
از روابط جنسی پر خطر دور باشید و حتما از روش های محافظتی استفاده کنید. قبل از دست زدن به خون هر فردی از دستکش استفاده کنید، به خصوص اگر در بیمارستان یا مراکز درمانی کار می کنید. هرگز از ریش تراش یا مسواک شخص دیگر استفاده نکنید. اگر خالکوبی یا پیرسینگ انجام می دهید، مطمئن باشید این کار در محیطی بهداشتی و با ابزار استریل و یک بار مصرف انجام می شود. از سرنگ یا سوزن مشترک استفاده نکنید. برای هپاتیت C واکسنی وجود ندارد، اما واکسیناسیون هپاتیت B روشی برای پیشگیری از آن محسوب می شود.
واکسیناسیون کودکان از 9 تا 10 سالگی و همچنین افرادی که بیشتر در معرض خطر قرار دارند مانند پرستارها الزامی است. واکسیناسیون افرادی که از بیماری مزمن کبد رنج می برند، باعث کاهش خطر ابتلا به این ویروس می شود. اگر با فرد آلوده زندگی می کنید از تماس با هر شیء خونی مانند دستمال، سوزن، نخ دندان، پانسمان و غیره خودداری کنید. یادتان باشد تماس ساده با فرد آلوده (به شرط آنکه تماسی با زخم نباشد)، سرفه، عطسه، بوسیدن، تماس با تعریق فرد، تماس با لوازمی مانند بشقاب و غیره خطری برای انتقال این ویروس محسوب نمی شود.
روش های درمانی
* هپاتیت A
معمولا بدن انسان قادر است به تنهایی با ویروس هپاتیت A مقابله کند، بنابراین به درمان دارویی نیازی نیست و استراحت و تغذیه مناسب توصیه می شود. علائم این بیماری بعد از 4 تا 6 هفته از بین می رود.
* هپاتیت B
در 95 درصد موارد ویروس هپاتیت B مانند هپاتیت A به خودی خود و بدون درمان از بین می رود اما اگر ویروس بیش از 6 ماه در بدن بماند به این معناست که بدن نمی توانسته آن را دفع کند و بیماری مزمن شده است. در این صورت به درمان دارویی با داروهای ضد ویروس نیاز است. اگر کبد در اثر این ویروس آسیب شدیدی دیده باشد، پیوند کبد گزینه درمانی مناسبی است.
* هپاتیت C
برای مقابله با هپاتیت C نیز از داروهای ضد ویروس استفاده می شود. این داروها معمولا ویروس را در عرض 24 تا 48 هفته دفع می کنند و به گفته سازمان جهانی به داشت حدود 30 تا 50 درصد موثرند. اگر آسیب وارد شده به کبد شدید باشد پیوند کبد انجام می شود اما در این نوع هپاتیت معمولا بعد از پیوند نیز درمان را با داروهای ضد ویروسی ادامه می دهند زیرا احتمال عفونت کبد جدید نیز وجود دارد.
آمارهای جهانی چه می گویند؟
دکتر سید موبد علویان فوق تخصص گوارش و کبد و رییس شبکه هپاتیت کشور، در گفتگو با خبرنگار دانشمند درباره وضعیت هپاتیت در ایران گفت: «همه ساله روز جهانی هپاتیت به منظور بالا بردن حساسیت جامعه و مسئولان در جهان برگزار می شود تا آموزش های لازم در جامعه ارائه شود. از نظر رتبه بندی جهانی شیوع هپاتیت B را به کم، متوسط و بالا تقسیم بندی می کنند.
ایران از گذشته جزو مناطق شیوع متوسط بوده و بین 2 تا 5 درصد مردم جامعه به این نوع هپاتیت مبتلا بوده اند اما در سال های اخیر به دلیل واکسیناسیون نوزادان که از سال 1373 در کشور انجام می شود، واکسیناسیون افراد پر خطر، پزشکان و پرستاران و افرادی که در معرض خطر قرار دارند و همچنین واکسیناسیون بزرگسالان متولدین 69، 68، 67 و 70 در حال حاضر شیوع هپاتیت B در کشور به زیر 2 درصد کاهش پیدا کرده و در برخی استان ها به کمتر از 1 درصد رسیده است.»
دکتر علویان ضمن ابراز رضایت از تاثیرگذاری واکسیناسیون در به حداقل رسیدن شیوع هپاتیت در جمعیت زیر 26 سال کشور، هشدار داد نباید از وجود یک میلیون و 400 هزار نفر جمعیت مبتلا به هپاتیت B در کشور غافل بود زیرا اکثر این افراد ناشناخته هستند و لازم است این افراد شناسایی شده و در صورت نیاز تحت درمان قرار گیرند.
به گفته رییس شبکه هپاتیت ایران، دانش فنی تشخیص و درمان و داروهای موجود در ایران کاملا بومی شده است و بر اساس پروتکل مراکز علمی کشور با وزارت کشور در حال انجام است.
علویان آمار هپاتیت C در ایران را زیر 0.5 درصد اعلام کرد و گفت: «خوشبختانه ایران در منطقه خاورمیانه کمترین شیوع را دارد. این در حالی است که کشورهای همسایه مانند پاکستان، افغانستان، تاجیکستان، آذربایجان و عراق آماری بالای 5 درصد و مصر در منطقه خاورمیانه شیوع بالای 10 درصد دارد.»
رییس شبکه هپاتیت کشور با اشاره به اینکه افراد مبتلا به هپاتیت C کشور را بیشتر افراد هموفیلی، تالاسمی و دیالیزی تشکیل می دهند، گفت: «خوشبختانه طی هشت سال گذشته بیش از 8 هزار نفر از این بیماران در شبکه هپاتیت شناسایی و درمان شده اند. گروه دوم مبتلایان را افرادی تشکیل می دهند که قبل از سال 75 که غربالگری هپاتیت C شروع شده به این بیماری دچار شده اند.»
علویان با اشاره به اینکه شایع ترین راه انتقال هپاتیت C در کشور اعتیاد تزریقی است، آن را خطری جدی برای سلامت جامعه جوان کشور عنوان کرده و ابراز امیدواری کرد تا در زمینه مقابله با اعتیاد فعالیت بیشتری در کشور صورت بگیرد. به گفته علویان در برخی آمارها تا 40 درصد معتادان تزریقی کشور مبتلا به هپاتیت C هستند. او آرایشگاه های زنانه و خالکوبی های غیربهداشتی را از عوامل خطرساز دیگر دانست و ابراز امیدواری کرد تا با برگزاری چنین مناسبت هایی، آگاهی مردم از بیماری هپاتیت افزایش پیدا کند.
هپاتیت B؛ مرگبارترین
هپاتیت B رایج ترین و مرگبارترین نوع هپاتیت در جهان است و مردان را پنج برابر بیشتر از زنان مبتلا می کند. ویروس هپاتیت B از طریق روابط جنسی (مایع منی و دیگر مایعات بیولوژیکی حاوی این ویروس هستند) و خون انتقال پیدا می کند و سرعت انتقال آن 50 تا 100 برابر بیشتر از ویروس ایدز است. استفاده از سرنگ آلوده یکی از راه های شایع انتقال این بیماری محسوب می شود. اکثر افراد مبتلا به طور کامل با بیماری مقابله می کنند اما حدود 5 درصد افراد به صورت مزمن آلوده شده و «حامل» ویروس نامیده می شوند.
حامل ها علامت خاصی ندارند اما در معرض ابتلا به سیروز یا سرطان کبد قرار دارند که جزو بیماری های کشنده محسوب می شوند. متاسفانه حین زایمان نیز مادر حامل، ویروس را به فرزندش انتقال می دهد. سال 1982 واکشن هپاتیت B کشف شد و از آن زمان تاکنون استفاده می شود.
هپاتیت C؛ موذی ترین
این نوع هپاتیت موذی ترین نوع هپاتیت است چون ویروس آن مقاوم می شود. حدود 80 درصد موارد به هپاتیت C مزمن مربوط می شوند. کشف این بیماری به سال 1989 باز می گردد و ویروس آن اغلب از طریق تماس مستقیم با خون فرد آلوده، به خصوص از طریق استفاده از سرنگ آلوده مشترک بین افراد معتاد و تزریق خون آلوده انتقال می یابد. این ویروس می تواند به صورت نادر از طریق تماس جنسی کنترل نشده با فرد آلوده انتقال یابد. هپاتیت C نخستین علت پیوند کبد در جهان بود و متاسفانه تاکنون واکسنی برای آن کشف نشده است.
ماهنامه دانشمند – فاطمه مهدی پور:



 بازی آنلاین
بازی آنلاین آپلود عکس
آپلود عکس













![[-] [-]](http://www.flashkhor.com/forum/images/collapse.gif)



