05-04-2014، 18:37
ترومبوسیتوپنی یعنی کاهش تعداد پلاکت های خون به کمتر از 140 هزار در هر میکرولیتر خون. پلاکت ها را ترومبوسیت نیز مینامند. تعداد پلاکت ها به طور طبیعی 200 هزار تا 450 هزار در هر میکرولیتر خون میباشد. کاهش تعداد پلاکت های خون باعث اختلال انعقاد خون می شود.
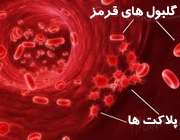
معمولا وجود اختلالات و نارساییهای انعقاد خون، به صورت خونریزی زیرپوستی و کبودشدگی مخاطی بروز می یابد، به خصوص اگر دلیل اختلال انعقاد خون، کاهش تعداد پلاکت ها یا عدم عملکرد صحیح پلاکت ها باشد.
پلاکتها با بستن هر شکاف کوچکی که در دیواره عروقی خونی ایجاد گردد، نقشی حیاتی در کنترل خونریزی ایفا میکنند.
در ترومبوسیتوپنی تمایل به خونریزی به ویژه از عروق خونی کوچکتر وجود دارد. این امر باعث خونریزی غیرطبیعی در پوست و سایر قسمتهای بدن میگردد.
این لکههای خونریزی زیرپوستی، بر اساس اندازه به نام های پتشی، پورپورا و اکیموز نام گذاری می شوند.
علل ترومبوسیتوپنی علل این اختلال به دو دسته کلی کاهش تولید پلاکت و افزایش تخریب پلاکت تقسیم می شوند.
علل کاهش تولید پلاکت مانند نارسایی مغز استخوان، سندرم میلودیسپلازی، ارتشاح مغز استخوان، ساپرسیون مغز استخوان، پرتودرمانی، کمبود تغذیهای، الکلیسم مزمن و عفونت های ویروسی مانند ایدز هستند.
علل افزایش تخریب پلاکت مانند پورپورای ترومبوسیتوپنیک ایمنی، پورپورای ترومبوتیک ترومبوسیتوپنیک، انعقاد داخل عروقی منتشر، هپارین، تخریب مکانیکی (مثلا ناشی از اختلال عملکرد دریچه آئورت) و... می باشند.
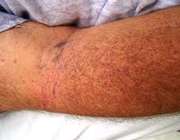
علایم ترومبوسیتوپنی
- پتشی (لکههای کوچک، گرد، بدون برجستگی و به رنگ قرمز مایل به ارغوانی در پوست)
- کبودشدگی
- خونریزی در دهان
- خون دماغ شدن
- قاعدگیهای شدید یا طولانی
- وجود خون در ادرار
عوامل تشدیدکننده ترومبوسیتوپنی
- عفونت حاد
- بیماری ایدز
- مصرف آسپرین یا سایر داروهای ضد التهاب غیراستروییدی
- مصرف داروهایی چون کینیدین، داروهای گوگردار، داروهای ضد دیابتی خوراکی، نمکهای طلا، ریفامپین و غیره
- بزرگی طحال
- کاهش درجه حرارت بدن
- انتقال خون
- مصرف الکل
- پره اکلامپسی
- بیماریهای دیگر از جمله لوپوس اریتماتوی سیستمیک، کم خونی، لوسمی، سیروز و غیره
- مواجهه با اشعه ایکس
پیشگیری از ترومبوسیتوپنی
- اجتناب تا حد امکان از داروهایی که عامل خطرزا هستند.
- بیماران از آسیب بپرهیزند و در صورت وقوع، دنبال درمان باشند.
روند بیماری
در موارد حاد به خصوص در کودکان، اکثرا طی دو ماه بهبود مییابند.
در موارد مزمن، بیماری ممکن است فروکش و عود وجود داشته باشد. بعضی خود به خود بهبود مییابند.
عوارض ترومبوسیتوپنی
- سکته مغزی (خونریزی مغزی)
- از دست دادن شدید خون
- عوارض جانبی دارو درمانی
درمان ترومبوسیتوپنی
معمولا افزایش خونریزی ناشی از ترومبوسیتوپنی نیست، مگر اینکه تعداد پلاکت ها کمتر از 50 هزار باشد.
اگر تعداد پلاکت ها کمتر از 20 هزار باشد، خطر خونریزی خودبخودی و کشنده گوارشی و مغزی وجود دارد.
درمان ترومبوسیتوپنی بسته به عامل بیماریزا، مختلف است، مثل تزریق پلاکت، پلاسمافرزیس، داروهای تضعیف کننده سیستم ایمنی مانند سیکلوفسفاماید و آزاتیوپرین و تعویض پلاسما.
همچنین قطع داروی مضر در ترومبوسیتوپنی ناشی از دارو و جراحی برای برداشتن طحال در موارد دایمی برای درمان این بیماری صورت می گیرد.

معمولا وجود اختلالات و نارساییهای انعقاد خون، به صورت خونریزی زیرپوستی و کبودشدگی مخاطی بروز می یابد، به خصوص اگر دلیل اختلال انعقاد خون، کاهش تعداد پلاکت ها یا عدم عملکرد صحیح پلاکت ها باشد.
پلاکتها با بستن هر شکاف کوچکی که در دیواره عروقی خونی ایجاد گردد، نقشی حیاتی در کنترل خونریزی ایفا میکنند.
در ترومبوسیتوپنی تمایل به خونریزی به ویژه از عروق خونی کوچکتر وجود دارد. این امر باعث خونریزی غیرطبیعی در پوست و سایر قسمتهای بدن میگردد.
این لکههای خونریزی زیرپوستی، بر اساس اندازه به نام های پتشی، پورپورا و اکیموز نام گذاری می شوند.
قطع داروی مضر در ترومبوسیتوپنی ناشی از دارو و جراحی برای برداشتن طحال در موارد دایمی برای درمان این بیماری صورت می گیرد
علل ترومبوسیتوپنی علل این اختلال به دو دسته کلی کاهش تولید پلاکت و افزایش تخریب پلاکت تقسیم می شوند.
علل کاهش تولید پلاکت مانند نارسایی مغز استخوان، سندرم میلودیسپلازی، ارتشاح مغز استخوان، ساپرسیون مغز استخوان، پرتودرمانی، کمبود تغذیهای، الکلیسم مزمن و عفونت های ویروسی مانند ایدز هستند.
علل افزایش تخریب پلاکت مانند پورپورای ترومبوسیتوپنیک ایمنی، پورپورای ترومبوتیک ترومبوسیتوپنیک، انعقاد داخل عروقی منتشر، هپارین، تخریب مکانیکی (مثلا ناشی از اختلال عملکرد دریچه آئورت) و... می باشند.

علایم ترومبوسیتوپنی
- پتشی (لکههای کوچک، گرد، بدون برجستگی و به رنگ قرمز مایل به ارغوانی در پوست)
- کبودشدگی
- خونریزی در دهان
- خون دماغ شدن
- قاعدگیهای شدید یا طولانی
- وجود خون در ادرار
عوامل تشدیدکننده ترومبوسیتوپنی
- عفونت حاد
- بیماری ایدز
- مصرف آسپرین یا سایر داروهای ضد التهاب غیراستروییدی
- مصرف داروهایی چون کینیدین، داروهای گوگردار، داروهای ضد دیابتی خوراکی، نمکهای طلا، ریفامپین و غیره
- بزرگی طحال
- کاهش درجه حرارت بدن
- انتقال خون
- مصرف الکل
- پره اکلامپسی
- بیماریهای دیگر از جمله لوپوس اریتماتوی سیستمیک، کم خونی، لوسمی، سیروز و غیره
- مواجهه با اشعه ایکس

پیشگیری از ترومبوسیتوپنی
- اجتناب تا حد امکان از داروهایی که عامل خطرزا هستند.
- بیماران از آسیب بپرهیزند و در صورت وقوع، دنبال درمان باشند.
روند بیماری
در موارد حاد به خصوص در کودکان، اکثرا طی دو ماه بهبود مییابند.
در موارد مزمن، بیماری ممکن است فروکش و عود وجود داشته باشد. بعضی خود به خود بهبود مییابند.
عوارض ترومبوسیتوپنی
- سکته مغزی (خونریزی مغزی)
- از دست دادن شدید خون
- عوارض جانبی دارو درمانی
درمان ترومبوسیتوپنی
معمولا افزایش خونریزی ناشی از ترومبوسیتوپنی نیست، مگر اینکه تعداد پلاکت ها کمتر از 50 هزار باشد.
اگر تعداد پلاکت ها کمتر از 20 هزار باشد، خطر خونریزی خودبخودی و کشنده گوارشی و مغزی وجود دارد.
درمان ترومبوسیتوپنی بسته به عامل بیماریزا، مختلف است، مثل تزریق پلاکت، پلاسمافرزیس، داروهای تضعیف کننده سیستم ایمنی مانند سیکلوفسفاماید و آزاتیوپرین و تعویض پلاسما.
همچنین قطع داروی مضر در ترومبوسیتوپنی ناشی از دارو و جراحی برای برداشتن طحال در موارد دایمی برای درمان این بیماری صورت می گیرد.

 بازی آنلاین
بازی آنلاین آپلود عکس
آپلود عکس





![[-] [-]](http://www.flashkhor.com/forum/images/collapse.gif)



